MENINGOENCEFALITIS ASOCIADA A MALARIA: REVISIÓN DE
LA LITERATURA A PROPÓSITO DE UN CASO
MALARIA-ASSOCIATED
MENINGOENCEPHALITIS: LITERATURE REVIEW AND CASE REPORT
Daniela
Duque Montoya ![]() 0000-0003-2067-1322,1
Carlos Andrés Quintero Cardona
0000-0003-2067-1322,1
Carlos Andrés Quintero Cardona ![]() 0000-0002-1421-7011,2
María Fernanda Chamorro Arias
0000-0002-1421-7011,2
María Fernanda Chamorro Arias ![]() 0000-0002-0885-3847,3
Johanna Julieth Osorio Maldonado
0000-0002-0885-3847,3
Johanna Julieth Osorio Maldonado ![]() 0000-0002-9438-35614
0000-0002-9438-35614
1 Médica cirujana,
Universidad de Caldas. Neuróloga, Universidad de La Sabana.
2 Médico,
Universidad de Manizales. Residente de Cuidado crítico, Universidad de
Manizales.
3 Estudiante
de medicina, Universidad de Caldas. Telesalud.
4 Medicina interna, Universidad del Sinú.
AUTORA PARA CORRESPONDENCIA
Daniela Duque Montoya. Tel.: (601) 861-5555 /
861-6666.
Los autores manifiestan no poseer conflictos de
intereses.
Resumen
En las naciones que enfrentan patologías
infecciosas tropicales, tiene gran relevancia la malaria, una de las más
graves. Está caracterizada por múltiples manifestaciones sistémicas que, en
baja proporción, comprometen el sistema nervioso central como complicación. Por
lo anterior presentamos un caso clínico que se caracterizó por el curso de
meningoencefalitis asociada a malaria (infrecuente, dado que su agente
etiológico correspondió a Plasmodium vivax), condición potencialmente
mortal. Esto denota la importancia de sospechar y diagnosticar de manera
oportuna la malaria cerebral, con la finalidad de acceder al tratamiento
requerido y evitar secuelas neurológicas a largo plazo.
Palabras clave. Malaria, meningitis, meningoencefalitis, Plasmodium vivax.
Abstract
In
nations facing tropical infectious diseases, malaria has great relevance, being
one of the most serious diseases, characterized by multiple systemic
manifestations which seldomly compromise the central nervous system as a
complication. This is why we present a
clinical case that is characterized by the course of meningoencephalitis
associated with malaria, denoting the relevance of suspecting and diagnosing
cerebral malaria in a timely manner, in order to access the required treatment
and to avoid long-term neurological sequelae.
Key words. Malaria,
meningitis, meningoencephalitis, Plasmodium vivax.
ark caicyt: http://id.caicyt.gov.ar/ark:/s26184311/kil3g89kr
Introducción
Aunque
se han logrado avances en el control de los brotes de paludismo en países endémicos
de América Latina, en donde se ha demostrado una tendencia decreciente en los
reportes actuales, este sigue siendo un importante problema de salud pública (1).
La
malaria en el ser humano es causada por cinco especies de parásitos eucariotas
unicelulares del género Plasmodium (Plasmodium falciparum, Plasmodium vivax,
Plasmodium ovale, Plasmodium malariae y Plasmodium knowlesi),
principalmente las especies P. falciparum y P. vivax. Es
transmitido a través de la picadura de los mosquitos hembras Anopheles spp.
infectadas por Plasmodium. La malaria provocó cientos de miles de
muertes en 2015, principalmente en los niños de África y amenaza a casi la
mitad de la población mundial (2). Por otra parte, una de
las complicaciones graves de malaria es la malaria cerebral (MC), en la cual
los sobrevivientes pueden tener secuelas, como eventos convulsivos, ataxia,
hemiplejía, paresia y déficit neurocognitivos hasta en un 25% (3,4).
En
Colombia es un grave problema de salud pública con un patrón de transmisión
endémica. La especie más prevalente es el P. vivax, ya que el 70% de los
casos notificados corresponden a él. Adicionalmente, cada especie del género Plasmodium
está en la capacidad de generar diversas manifestaciones clínicas, aunque P.
falciparum engloba y relaciona en una más alta proporción la sintomatología
grave, entre ellos la MC (5). Otras especies, puntualmente P.
vivax, se ha correlacionado con complicaciones graves (3).
A
continuación, se presenta el caso de un hombre de 39 años de edad con nexo
epidemiológico para malaria en quien se confirma la patología, y que
posteriormente presenta alteración del estado y contenido de la conciencia,
sufre el primer evento convulsivo de su vida, y se confirma el proceso de
meningoencefalitis por los hallazgos clínicos y paraclínicos; lo anterior se
asocia a parasitemia por P. vivax, con excelente respuesta terapéutica y sin
secuelas neurológicas aparentes al corto plazo.
Presentación del caso
Un
paciente masculino de 39 años de edad sin antecedentes patológicos que trabaja
en el área rural en el departamento del Chocó se presentó al servicio de
urgencias con fiebre, astenia, adinamia e ictericia; considerando nexo
epidemiológico y sintomatología se sospechó malaria. Se identificó infección
por P. vivax y se dio manejo ambulatorio con cloroquina y primaquina,
siguiendo el esquema con una excelente adherencia terapéutica. Reingresó tras
presentar, en las últimas 48 horas, cuadro de agitación psicomotora, conductas
heteroagresivas y episodios recurrentes de alteración del estado y contenido de
conciencia asociados a posturas y movimientos anormales de las cuatro
extremidades, de duración inferior a 2 minutos y, seguidamente, comportamientos
no apropiados. En la evaluación inicial se encontró al paciente taquicárdico
(frecuencia cardíaca: 98 latidos por minuto), escleras ictéricas, hemorragia
subconjuntival bilateral y desorientado en tiempo. El resto del examen
neurológico no presentó alteraciones.
Inicialmente
se realizó una tomografía computarizada de cráneo en la que se visualizaron
hipodensidades subcorticales en la topografía de las cortezas motoras,
acompañadas de discretas zonas de borramiento de surcos cerebrales hacia las
regiones parieto-occipitales. Los estudios complementarios mostraron
trombocitosis, elevación de enzimas hepáticas y un recuento parasitario de Plasmodium
vivax de 6680 parásitos/ul.
Neurología
indicó punción lumbar y resonancia magnética cerebral contrastada ante la
sospecha de MC, aclarando que usualmente el mayor compromiso en el sistema
nervioso central (SNC) se genera por P. falciparum, por lo que se
solicitó nueva gota gruesa para evaluar la posibilidad de infección mixta (P.
vivax + P. falciparum), adicionalmente, dado el proceso fisiopatológico de
congestión venosa y arteriolar relacionado a invasiones del SNC, se indicó
artesunato intravenoso, tres dosis iniciales de 165,6 mg por dosis (2,4
mg/kg/dosis IV), con estricta vigilancia en la unidad de cuidado intensivo, dado
el riesgo de mayor complicación.
El
estudio de líquido cerebroespinal mostró un citoquímico con
hiperproteinorraquia y pleocitosis neutrofílica que confirmó el proceso de
inflamación/infección meníngea.
La
resonancia magnética nuclear cerebral reflejó alteración en la intensidad de
señal hacia las cisternas basales y, en menor grado, hacia los surcos de la
convexidad con incremento en la intensidad de señal en las secuencias T1, FLAIR
y leve captación leptomeníngea especialmente adyacente hacia las folias
cerebelosas; hallazgos en relación a un proceso inflamatorio leptomeníngeo en
el contexto de compromiso cerebral por malaria (Fig. 1).
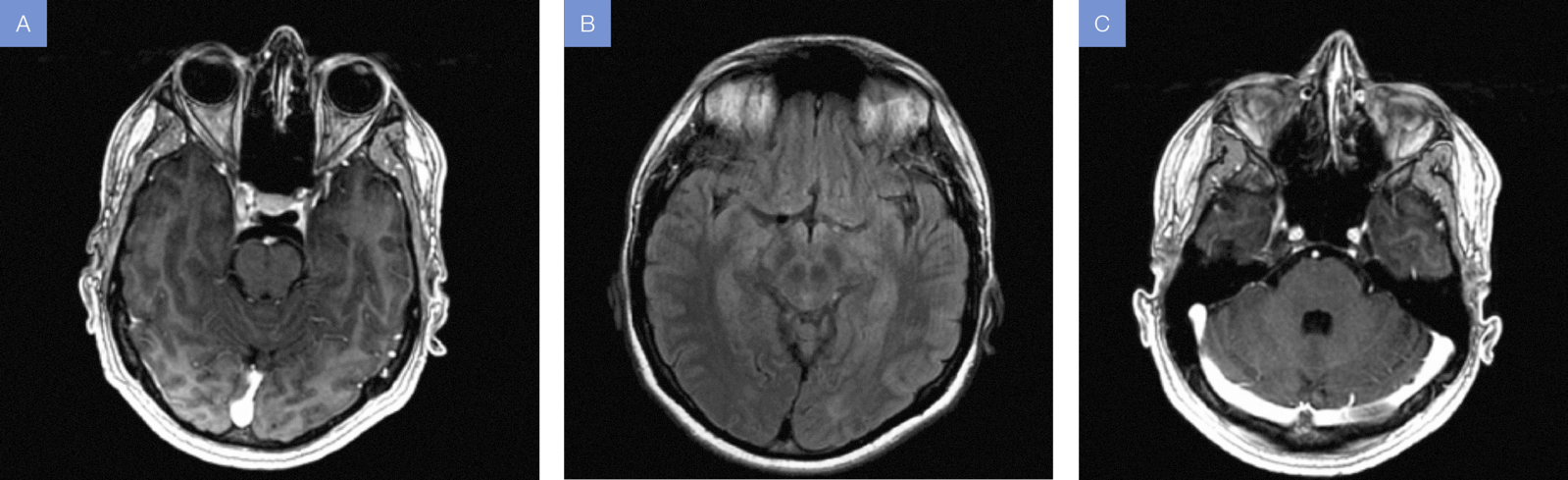
Figura 1A. T1
contrastado (axial). B: T1 contrastado (axial). C: T2 FLAIR
(axial).
Por
lo tanto, se confirmó el curso de meningoencefalitis asociada a malaria como
agente etiológico P. vivax. El paciente completó un esquema terapéutico
con indicación de antimalárico oral (artemeter + lumefantrina 4 tab./hora 0, 8,
24, 36, 48, 60 (24 tabletas) + primaquina 15 mg, 1 tab vía oral cada día
durante 14 días. Obtuvo una excelente evolución clínica sin secuelas neurológicas
evidentes.
Discusión
Reportamos
un caso de meningoencefalitis por P. vivax en un paciente adulto. La
presentación típica de malaria corresponde a paroxismos de escalofríos, picos
febriles (cada tres días para P. vivax y P. Falciparum, excepto
para P. malariae que ocurre cada cuatro días) y sudoración profusa
debido a la multiplicación asexual de las etapas intraeritrocíticas del Plasmodium,
etapa clave al reestructurar los eritrocitos del huésped para la citoadherencia
y secuestro al endotelio vascular (3,6).
Clínicamente,
la MC se define como una alteración del estado de conciencia o coma dado por un
puntaje <11 en la escala de coma de Glasgow, en exclusión de otras causas de
encefalopatía, con evidencia de formas asexuales de Plasmodium en gota
gruesa (3). Las manifestaciones neurológicas vistas con
mayor frecuencia son la confusión, agitación, disminución de la capacidad de
respuesta y somnolencia que progresa a estupor y coma (48 horas de duración);
son infrecuentes las crisis epilépticas (suelen ser crisis tónico-clónicas
generalizadas) y el estado epiléptico. En cuanto a los déficits neurológicos,
se describen desde lesión de neurona cortical superior, parálisis de la mirada
vertical ascendente, postura de decorticación y descerebración, pérdida del
reflejo corneal, psicosis, ataxia cerebelosa, hemiplejía y síndrome
extrapiramidal, hasta retinopatía por malaria (aunque infrecuente, se
caracteriza por palidez en mácula o retina periférica, decoloración en vasos,
hemorragias retinianas, exudados algodonosos y edema de disco óptico); esta
última es clave para diferenciar, con una sensibilidad y especificidad del 90%,
entre un coma inducido por malaria y uno de otra causa (3,6).
El
compromiso neurológico por este parásito aún no se comprende completamente,
aunque dos teorías brindan una explicación subyacente a la neuropatogenia de la
MC: 1) la “hipótesis mecánica” (se basa en la citoadherencia capilar cerebral y
secuestro de hematíes parasitados) y 2) la hipótesis de la “tormenta de citocinas”
(se basa en el estado inmunológico del huésped, respuesta inmunológica a la
infección y liberación de citoquinas que afectan la estructura endotelial
cerebral) (4,7).
El
diagnóstico se debe considerar en pacientes procedentes del área endémica de malaria,
sumado a la alteración neurológica respectiva de MC y los estudios de extensión
una vez descartados otros agentes etiológicos de meningoencefalitis. El
citoquímico del LCE, como se ha descrito en la mayoría de reportes de casos,
suele ser normal, a diferencia del caso de nuestro paciente, que presentó
hiperproteinorraquia y pleocitosis neutrofílica como suele verse en cuadros de
inflamación/infección meníngea (3).
En
cuanto a los estudios de imagen, varios informes de resonancia magnética en la
MC han revelado cambios de señal focales o difusos en el centro semioval,
cuerpo calloso, tálamo y corteza insular; también se describen desmielinización
y microinfartos de los hemisferios cerebelosos, hiperintensidades en las
imágenes ponderadas, secuencias T2 o FLAIR secundarias a edema, isquemia,
lesión tóxica o gliosis (8).
La
Organización Mundial de la Salud considera malaria grave cuando aparece
disminución del nivel de conciencia, signos neurológicos, disfunción renal,
shock, hipotensión, recuento de parásitos >5%, hematocrito <15%, signos
de sangrado, coagulación intravascular diseminada, ictericia, edema pulmonar,
hipoxia, acidosis o hipoglucemia (9).
Sobre
la base de la definición de paludismo grave, dentro de la cual nuestro paciente
cursó con infección por P. vivax asociada a alteraciones del sistema
nervioso central y concomitantes cambios en resultado de líquido cerebroespinal
(10), y teniendo en cuenta que la muerte por paludismo grave
podía ocurrir en las primeras 24 a 48 horas de iniciados los síntomas, se
prefirió el inicio del tratamiento con artesunato parenteral de forma inmediata
con dosis de 2,4 mg/kg/dosis hasta que el paciente tolerara la vía oral, ya que
los estudios han demostrado disminución del tiempo de depuración de
parasitemia, además de reducción de días de hospitalización en unidades de
cuidados intensivos, como se describió en el estudio TropNet sobre paludismo
grave (11). La mortalidad por MC oscila entre el 15% y el
25% con los mejores tratamientos disponibles, y alrededor del 25% de los
supervivientes sufren secuelas que incluyen déficit cognitivo y sensorial,
epilepsia y discapacidad física (12).
|
TABLA
1. RESULTADOS DE LOS EXÁMENES PARACLÍNICOS SOLICITADOS AL REINGRESO A
URGENCIAS |
||
|
Paraclínicos |
Resultado |
Interpretación |
|
Hemograma |
Hemoglobina, 13,3 g/dl; hematocrito, 33,3; leucocitos, 7000 u/l Neutrófilos, 3660 u/l Linfocitos, 2480 u/l Eosinófilos, 300 u/l Plaquetas, 830.000 u/l |
Trombocitosis |
|
Fosfatasa alcalina |
228,37 u/l |
Elevada |
|
Gamma-glutamil-transferasa (GGT) |
405,5 u/l |
Elevada |
|
Recuento parasitario: P. vivax |
6680 parásitos u/l |
|
|
Estudio de líquido cerebroespinal (LCE)
citoquímico |
||
|
Aspecto |
Agua de roca |
Normal |
|
Color |
Transparente |
Normal |
|
pH |
8,0 |
|
|
Densidad |
1025 |
|
|
Glucosa |
56,0 mg/dl |
Normal (referencia 40-70 mg/dl) |
|
Proteínas |
57,9 mg/dl |
Hiperproteinorraquia (referencia 15-45 mg/dl) |
|
Leucocitos |
20 U/mm3 |
Pleocitosis |
|
Neutrófilos |
100% |
Pleocitosis neutrofílica |
|
Hematíes |
0 |
|
Conclusiones
Esta revisión aspira a considerar la heterogeneidad
de los signos, síntomas y alarmas clínicas durante el abordaje de pacientes con
infección por MC, que es una presentación de malaria grave predominante en
áreas endémicas, considerada una condición potencialmente mortal, como sucede
con la mayoría de las infecciones del SNC. Es importante identificar
tempranamente sus manifestaciones y tener herramientas para lograr una adecuada
interpretación de los paraclínicos que, enlazados con una adecuada anamnesis,
permiten llegar a un pronto diagnóstico con la finalidad de dar inicio temprano
al tratamiento, para reducir la mortalidad y la discapacidad. El manejo del
paciente con malaria complicada debe ser multidisciplinario; esto presenta un
gran reto para los intensivistas y los neurólogos, entre otras especialidades.
La investigación clínica tiene un papel importante al permitir conocer aún más
la fisiopatología de la MC, en lo que se debe trabajar para identificar nuevas
dianas terapéuticas.
Referencias
bibliográficas
1. Recht J, Siqueira AM,
Monteiro WM, et al. Malaria in Brazil, Colombia, Peru and Venezuela: current
challenges in malaria control and elimination. Malar J 2017;16:273
2. Phillips MA, Burrows JN, Manyando C, et al. Malaria. Nat Rev
Dis Prim 2017;3:1-24
3. Cartagena Y, Toro EM. Malaria cerebral. Acta Neurol Colomb
2021;37:148-53
4. Schiess N,
Villabona-Rueda A, Cottier KE, et al. Pathophysiology and neurologic sequelae
of cerebral malaria. Malar J 2020;19:1-12
5. WHO. Severe
Malaria. Trop Med Int Heal 2014;19:131
6. Hora R, Kapoor
P, Thind KK, Mishra PC. Cerebral malaria – clinical manifestations and
pathogenesis. Metab Brain Dis 2016;31:225-37
7. Thakur K, Zunt
J. Tropical neuroinfectious diseases. Contin (Minneap Minn)
2015;21:1639-61
8. Patients M,
Distinct R. Magnetic resonance imaging of cerebral malaria patients reveals
distinct pathogenetic processes in different parts of the brain. Clin Sci Epidemiol 2017;2:e00193-17
9. Arboleda Sánchez JA, Aguilar Urbano VM, García Rodríguez FJ, Mata
Vázquez MI. Malaria grave por Plasmodium falciparum. Med Intensiva
2010;34:574
10. White NJ, Pukrittayakamee S, Hien TT, et al. Malaria. Lancet
2013;383:723-35
11. Kurth F, Develoux M, Mechain M, et al. Intravenous artesunate
reduces parasite clearance time, duration of intensive care, and hospital
treatment in patients with severe malaria in Europe: The TropNet severe malaria
study. Clin Infect
Dis 2015;61:1441-4
12. Bruneel F. Malaria cerebral humana: minirrevisión de 2019. Rev
Neurol (París) 2019;175:445-50